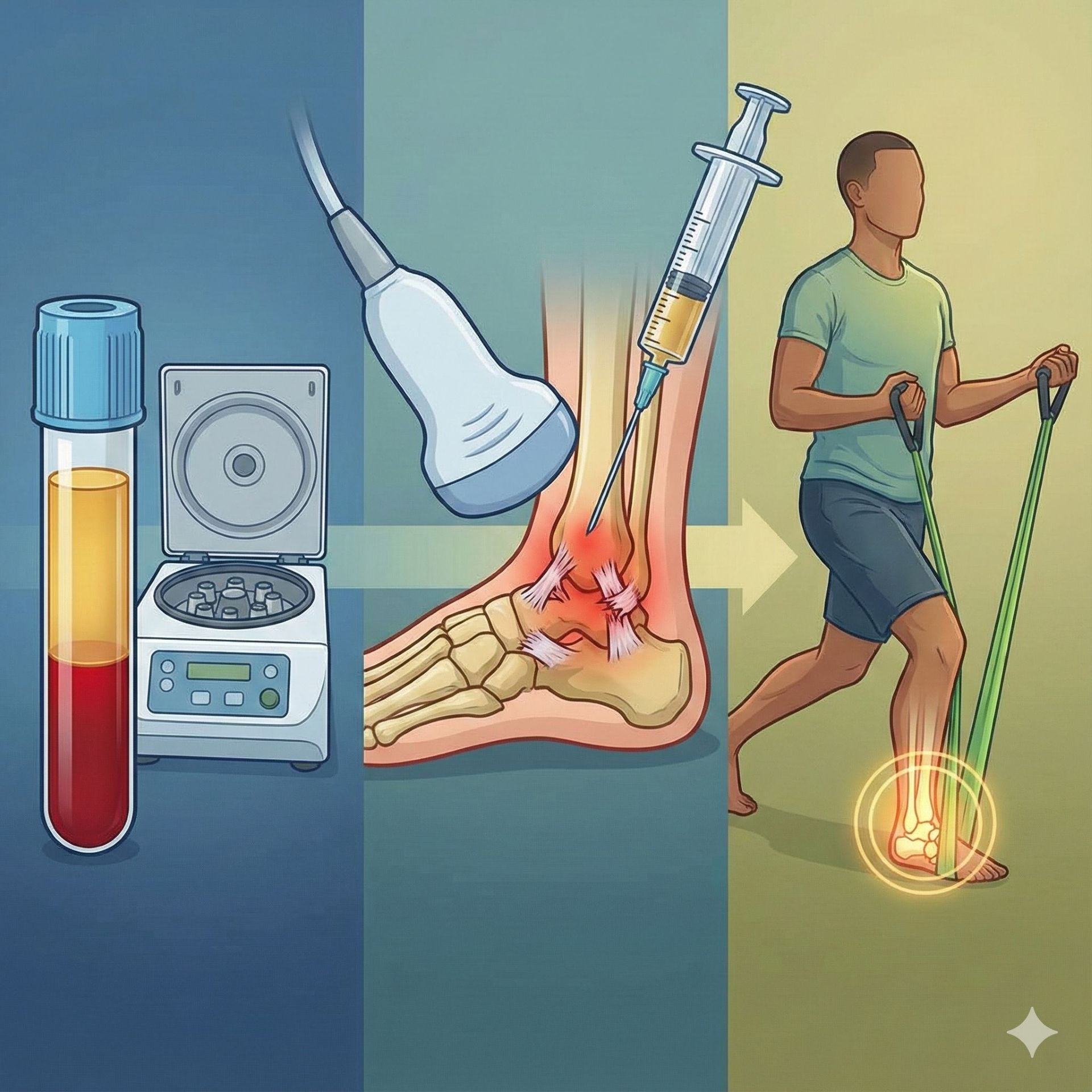
「我吃了三種止痛藥,還是睡不好、腳底像踩火一樣燙。」
「藥量加上去副作用更嚴重,頭暈、嗜睡、腳水腫…」
這些抱怨背後,其實隱藏著更大的問題 – 傳統治療多集中在壓痛不適感,但卻無法真正修復或是改善受損的神經。
糖尿病周邊神經痛的本質,是神經末梢的結構損傷與循環不良。當痛覺放大器長時間開著,處於高敏感狀態,再多藥物也只是暫時蓋住雜訊。這邊將導論的皮內肉毒桿菌素與多種修復療法,從降噪到修補,嘗試為神經爭取恢復的機會。
肉毒桿菌素如何減痛?
糖尿病周邊神經痛的疼痛源頭,並不單純只是神經受損故障,而是神經末梢在受損後出現了長期的過度放電與慢性發炎反應,導致痛覺神經的 – 音量旋鈕 – 被轉到最大,稍一點刺激就被放大成強烈的疼痛。
醫學上稱為周邊敏感化。
肉毒桿菌素雖然以美容和肌肉放鬆的效果聞名,但在低劑量皮內注射時,有著獨特的效果,並非去麻痺肌肉,而是直接調節神經末梢的化學訊號釋放,降低痛覺受器的過度反應,達到降噪與去敏化的效果。
對於糖尿病神經痛這種屬於末梢神經敏感化的疼痛類型,這樣的機轉更符合病因,不是單純壓住疼痛訊號。
肉毒桿菌素與痛覺傳遞的開關
在糖尿病神經病變的患者中,受損的神經末梢會釋放大量的疼痛相關化學物質,例如 :
- Substance P(P 物質)
- CGRP(降鈣素基因相關胜肽)
- 谷胺酸(Glutamate)
同時活化TRPV1(辣椒素受器)與 P2X3(嘌呤受器)等感覺受器,這些化學物質會刺激鄰近的神經纖維與脊髓後角,讓疼痛訊號在進入中樞神經前就被預先放大。
皮內低劑量的肉毒桿菌素作用於阻斷神經末梢釋放上述化學物質,同時降低感覺受器的敏感度,讓「放大器」回到正常音量。與僅在中樞調節痛覺的口服止痛藥相比,這種直接從源頭關小聲的方式更能穩定疼痛控制,且避免了其他藥物的副作用 (嗜睡、暈眩、腦霧……等)。
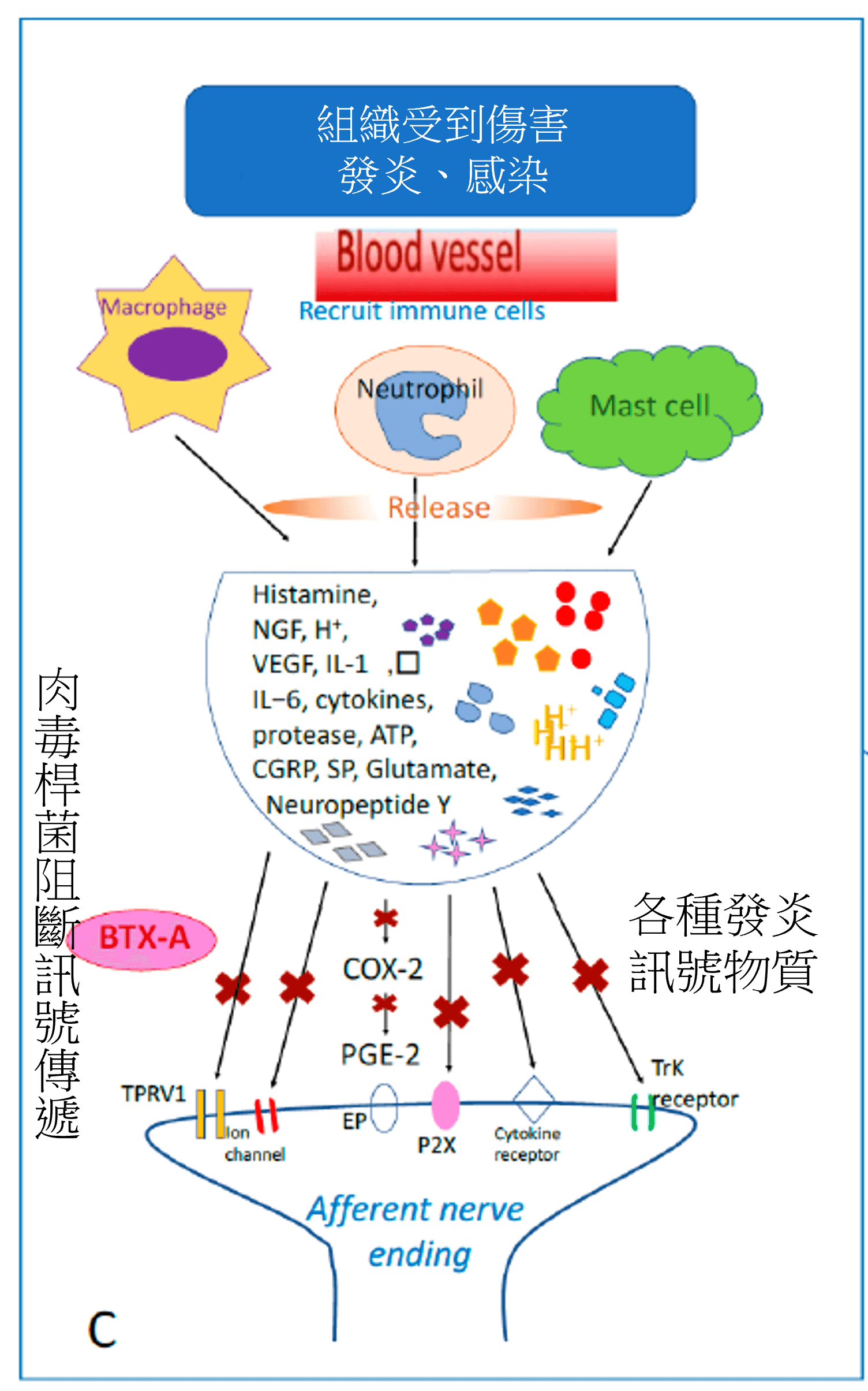
注射肉毒桿菌素降噪與去敏化
肉毒桿菌素在疼痛治療中最大的價值,就是「去敏化」過度放電的神經。
研究顯示對糖尿病周邊神經痛患者在足底或足背皮內網格注射低劑量肉毒桿菌素,可在 2–4 週內顯著降低灼熱痛與觸碰即痛,並且改善睡眠品質。
與傳統口服藥不同,肉毒桿菌素沒有系統性鎮靜或代謝負擔,不會影響駕駛、上班或日常活動,更適合長期控制症狀,特別是對藥物副作用敏感的患者。
肉毒桿菌素的副作用及不適合的人
肉毒桿菌素在糖尿病神經痛的劑量,通常為基低的劑量,且注射層次為皮內或真皮下,不會深入肌肉,因此極少造成走路困難或肌力下降。常見副作用包括
- 局部輕微酸脹
- 輕度瘀青或暫時麻木
- 全身性副作用極為罕見
禁忌族群包括:
- 對肉毒桿菌素過敏者
- 罹患重症肌無力或其他神經肌肉疾病者
- 孕婦與哺乳期婦女
這些人應避免使用或必須經過專科醫師評估。
肉毒桿菌素怎麼治療?
肉毒桿菌素治療屬於低侵入、低風險的門診處置,全程約 30–60 分鐘,幾乎無恢復期。
- 適合藥物效果不佳或希望減少藥物劑量的患者。
- 優勢是可與其他治療並行,包括口服藥、外用藥以及 PRP 或葡萄糖水的神經修復注射。
肉毒桿菌素注射流程
治療前會先確定疼痛範圍(足底或足背),再以每 1–1.5 公分為間距進行皮內注射,每點約 2–5 單位肉毒桿菌素,總劑量依範圍大小與個人耐受度決定。
參考效果時程:
- 1–2 週:開始感覺夜間痛減少,灼熱感下降 (有可能感到一點無力)
- 4–8 週:效果達高峰,走路時的「踩針感」與觸碰痛顯著減輕
- 8–12 週:效果逐漸減弱,可評估是否重複施打
肉毒桿菌素對於糖尿病周邊神經痛的效果
- 周邊神經痛的患者的第一個改善是晚上終於能睡到天亮,接著日間走路時踩針感減輕,願意出門或走更長距離。
- 原本因痛覺過敏而不敢穿襪或蓋被子的患者,肉毒桿菌素注射治療後通常能改善觸覺耐受度,生活自主性顯著提升。
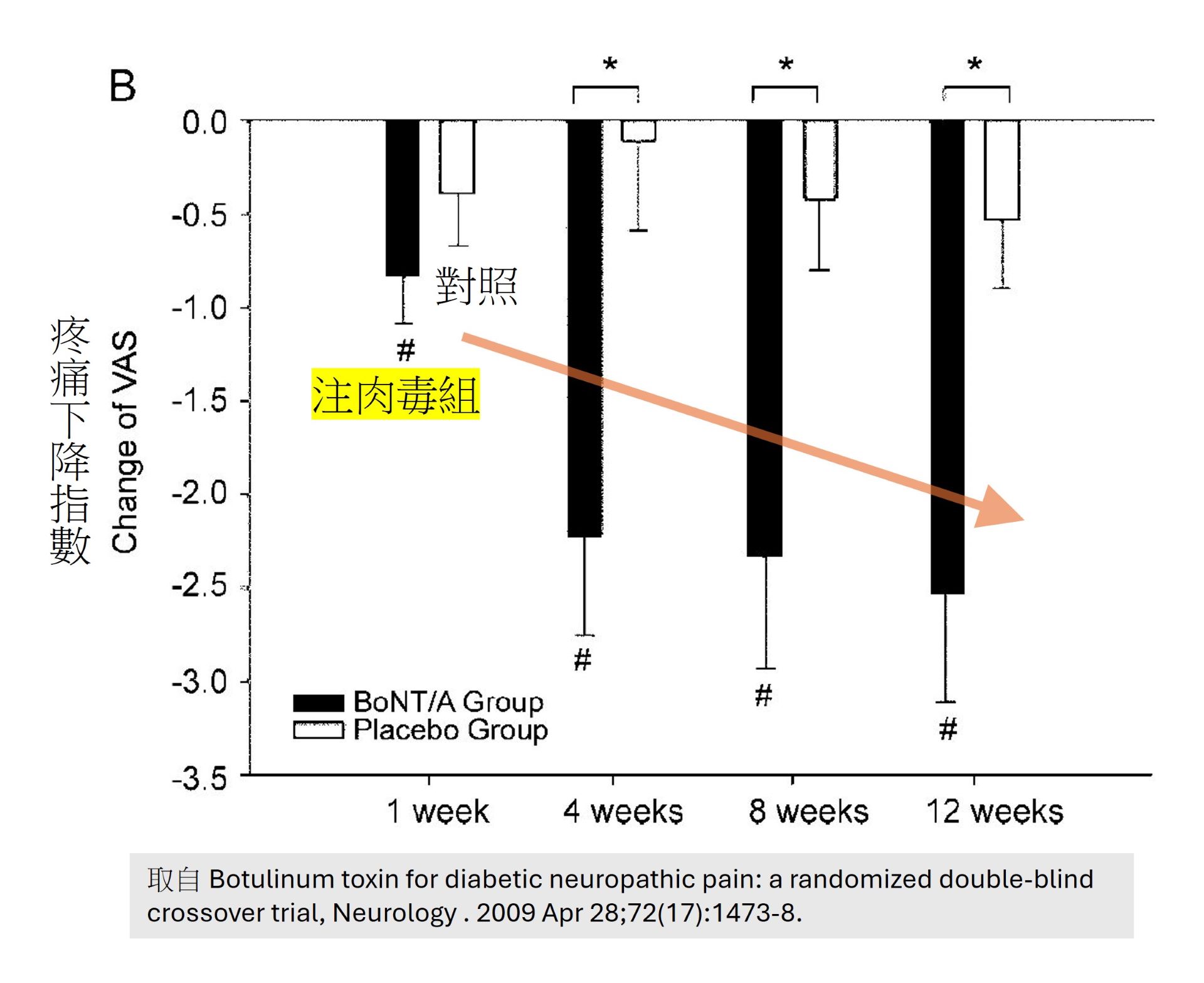
與其他治療並行
肉毒桿菌素注最大的靈活性在於可與其他治療共同作用。例如:
- 與口服藥並行,逐步減藥
- 與 PRP 或 葡萄糖水修復療法並行,降低疼痛敏感度,讓修復更順利
- 與外用藥(辣椒素、利多卡因貼片)搭配,增強局部止痛效果
肉毒桿菌素對那些痛有效?
- 研究與病例顯示,肉毒桿菌素對特定痛型(灼熱型、觸碰即痛、夜間痛醒型)有顯著療效,且能顯著改善睡眠與活動能力。
- 安全性評估顯示,在糖尿病患者中,皮內低劑量肉毒桿菌素無明顯影響血糖與全身代謝,副作用輕微且短暫。
肉毒桿菌素對哪些痛型反應最好
- 灼熱型與觸碰即痛型患者,對肉毒桿菌素反應最快且效果最明顯。
- 夜間痛醒型的改善率也高。
- 對於以麻木為主、疼痛比例低的患者,效果則相對有限。
肉毒桿菌素對於睡眠與生活功能的改善
- 疼痛下降後,患者普遍能更快入睡、夜間翻身次數減少,白天精神恢復,活動量增加。
- 有人分享:「以前走兩步就像踩在火炭上,現在可以陪孫子散步半小時。」
常見疑問:肉毒桿菌素會影響走路嗎?
- 不會。因為劑量低且主要作用於皮內神經末梢,不會顯著影響肌肉力量。
- 少數人可能有1-2周有點無力感。
- 治療後大部分患者可立即行走,僅少數有短暫酸脹或瘀青,1–2 天內自行緩解。
肉毒桿菌素能夠修復糖尿病周邊神經病變嗎?
肉毒桿菌素的降噪只是第一步,如果想真正逆轉糖尿病周邊神經病變,除了減少疼痛訊號外,還必須從結構上修復受損的神經與周圍微血管。
修復的目的,是讓神經重新恢復正常傳導、減少長期惡化,甚至降低足部潰瘍與截肢的風險。這類治療多半以注射或局部介入為主,針對神經周邊的微環境進行改善。
以下三種方法,在臨床中都有研究支持,且能與肉毒桿菌素降噪治療形成互補。
高濃度血小板血漿 (PRP)
PRP 由患者自身血液離心取得,富含多種神經修復相關的生長因子,包括 NGF(神經生長因子)、BDNF(腦源性神經營養因子)、VEGF(血管內皮生長因子)。
機制包含:
- 促進再髓鞘化:幫助受損神經重新形成保護層,改善訊號傳導速度。
- 血管新生:讓末梢神經獲得更好的養分與氧氣供應。
- 抗發炎:降低慢性神經炎症反應。
臨床研究顯示,糖尿病神經病變患者經 3–5 次 PRP 治療,疼痛分數(VAS)顯著下降,神經傳導、生活品質與震動覺明顯改善,且效果可維持數月。
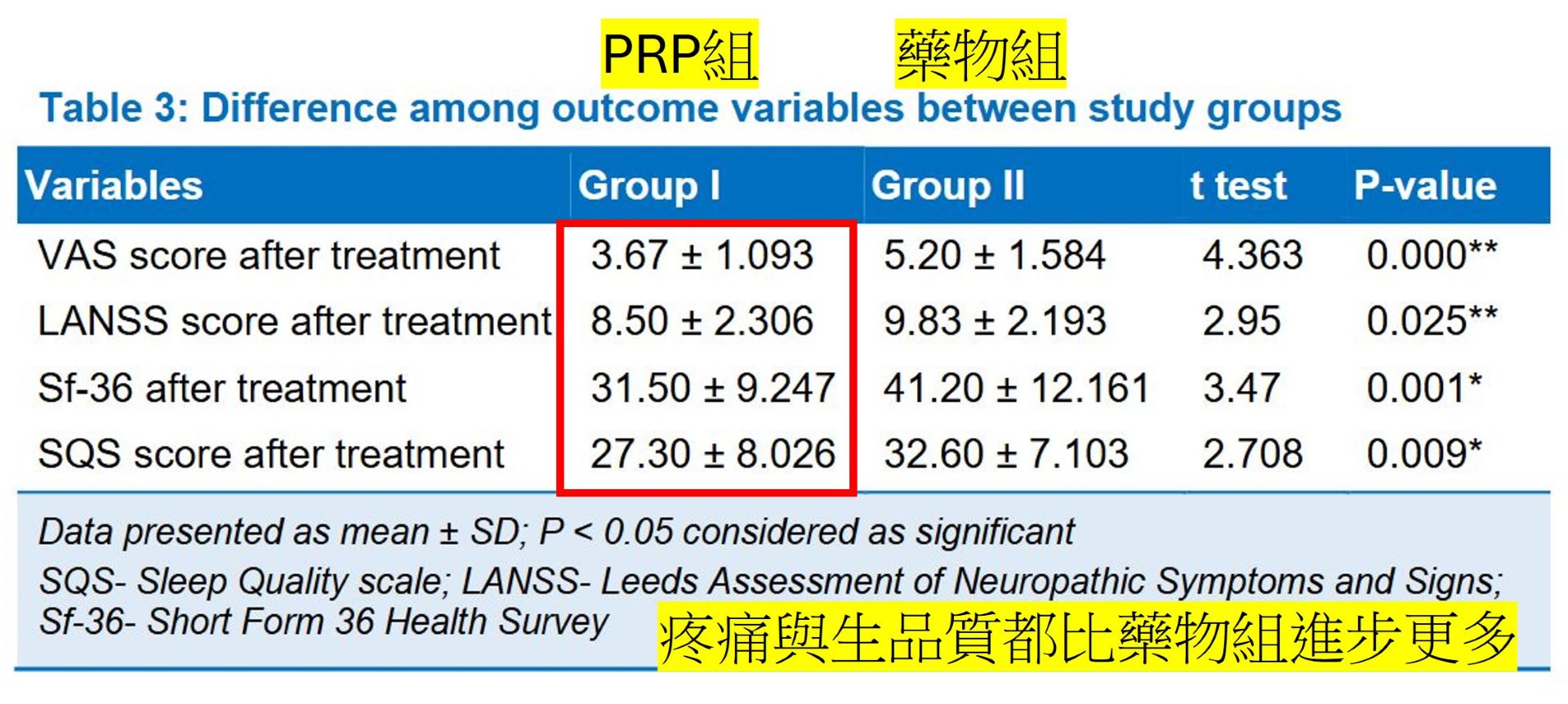
由於是自體成分,過敏風險極低,適合對藥物反應差或想減藥的患者。
葡萄糖水增生療法
5% 葡萄糖水 (Dextrose 5%) 注射在神經周圍,有三大關鍵作用:
- 降低神經發炎反應:抑制 TRPV1 等痛覺受器的過度活化。
- 改善神經周圍黏連:溫和分離被纖維化包覆的神經,恢復其滑動性。
- 促進微循環:改善末梢血流供應,減少缺血性疼痛。
- 對糖尿病神經痛患者,葡萄糖水有機會減少疼痛並改善功能,尤其適合藥物效果有限或無法耐受藥物副作用的人。
- 優勢是價格親民、恢復期短、可重複施打,可單獨使用或與 PRP、B12 一起注射。
B12 神經營養注射
B12(特別是甲基鈷胺素形式)在髓鞘形成與神經代謝中扮演不可或缺的角色。糖尿病患者常因吸收不良或飲食限制,導致 B12 缺乏,使神經修復力下降。補充 B12 的好處包括:
- 促進受損神經的再生與髓鞘修復
- 改善神經訊號傳導穩定性
- 降低異常放電造成的刺痛與麻木
對於檢測確定缺乏的患者,單獨補充即可改善症狀;與 PRP 或葡萄糖結合時,效果更顯著,因為修復與營養同時到位。B12 注射安全性高、副作用少,特別適合長期血糖控制不佳、飲食單一或曾接受胃腸手術的患者。
糖尿病周邊神經病變如何選擇治療組合
糖尿病神經痛的治療,應根據疼痛型態、功能目標、預算與時間,採取雙軌策略:
- 一軌負責降噪止痛(例如: 肉毒桿菌素),
- 另一軌負責修復(例如: PRP、葡萄糖水、B12)。
以目標為核心
選擇治療時,先釐清目標:
- 止痛為主:肉毒桿菌素或肉毒桿菌素加葡萄糖水
- 改善睡眠與生活功能:肉毒桿菌素加 PRP
- 可能可以降低足部傷口風險:PRP + B12 或 PRP + 葡萄糖水,改善循環與感覺功能
這樣的期望是不只是緩解症狀,而是往恢復部分功能邁進。
相關的預算與時間規劃
- 預算有限:可先選擇肉毒桿菌素或葡萄糖水作為起步,待症狀穩定後再加入 PRP
- 時間允許:同時進行肉毒桿菌素合併修復療法,縮短改善期
- 需快速回到工作:肉毒桿菌素先降噪,配合 B12 維持修復動能
追蹤與回評
- 神經修復是長期過程,建議每 8–12 週回診,以疼痛分數、功能量表(如 VAS、NPS、DN4)及神經檢查(震動覺、傳導速度)來評估療效。
- 若進展停滯,應調整治療組合或間隔,避免浪費黃金修復期。
結論
糖尿病神經痛不是撐過就好,若長期拖延,神經損傷可能不可逆,甚至導致潰瘍與截肢。
- 帶著你的疼痛紀錄、睡眠紀錄、現用藥物清單及預定目標預約醫師,進行完整檢查與治療規劃,找到最適合的組合方案。
- 肉毒注射與修復療法並行,不只能減少疼痛干擾,更能改善神經微環境與結構,降低長期併發症風險。
不要等到走路困難或生活受限才求助,現在就能啟動降噪 + 修復雙軌計畫,邁向功能恢復為目標。
MNSI 自評(糖尿病周邊神經病變篩檢)
本問卷約 2–3 分鐘,單次使用、不留任何紀錄。結果僅供自我篩檢與衛教參考,不能取代醫師診斷。
風險分級建議:0–2 分:低風險(維持控制、每年足部檢查)/ 3–4 分:中風險(建議與醫師討論並進行足部感覺測試)/ ≥5 分:高風險(建議安排完整神經學檢查與治療評估)。
整理: 糖尿病周邊神經痛治療比較
肉毒桿菌素
- 主要機制:抑制痛覺化學物質釋放(Substance P、CGRP 等),降低神經末梢過度放電
- 改善效果:2–4 週起效,改善灼熱痛、觸碰痛,持續約 8–12 週
- 適合族群:藥物副作用大、夜間痛醒、灼熱型疼痛
- 可能風險:局部酸脹、短暫麻木,全身副作用罕見
- 心肝腎風險:無明顯器官毒性
- 大約費用:數萬 元 / 次
高濃度血小板血漿
- 主要機制:含 NGF、BDNF、VEGF 等生長因子,促進神經再髓鞘化、血管新生,減少發炎
- 改善效果:3–5 次後疼痛顯著下降,神經傳導速度與震動覺改善
- 適合族群:想促進修復、降低長期惡化風險
- 可能風險:注射部位短暫腫脹或酸痛
- 心肝腎風險:無系統性負擔(自體血液製備)
- 大約費用:數萬元 / 次
葡萄糖增生療法
- 主要機制:5% 葡萄糖水降低神經發炎、改善黏連、促進末梢循環
- 改善效果:數週內減痛,適合反覆治療
- 適合族群:藥物效果有限、預算有限者
- 可能風險:短暫酸脹、局部腫脹
- 心肝腎風險:無明顯器官毒性
- 大約費用:數千元 / 次
止痛藥物(NSAIDs、乙醯胺酚等)
- 主要機制:抑制發炎反應或中樞止痛
- 改善效果:短期緩解疼痛,但無法修復神經
- 適合族群:急性加劇期、短期應用
- 可能風險:腸胃出血、肝腎損傷
- 心肝腎風險:長期使用增加腎臟病與肝功能異常風險
- 大約費用:健保
嗎啡類(鴉片類止痛藥)
- 主要機制:中樞抑制疼痛訊號傳遞
- 改善效果:強效止痛,適合其他方法無效時短期使用
- 適合族群:極重度疼痛且其他方法無效者
- 可能風險:成癮、便秘、呼吸抑制、嗜睡
- 心肝腎風險:長期使用增加肝腎負擔,需嚴格監測
- 大約費用:健保或數百至數千元 / 次
參考資料
- Botulinum toxin type A for the treatment of painful diabetic neuropathy: A randomized, double-blind, placebo-controlled trial
- Botulinum toxin for diabetic neuropathic pain: a randomized double-blind crossover trial
- Effectiveness of platelet rich plasma (PRP) treatment and its comparison with pregabalin in painful diabetic polyneuropathy: A randomized controlled clinical trial
- Perineural Platelet-Rich Plasma for Diabetic Neuropathic Pain, Could It Make a Difference?
- PERINEURAL 5% DEXTROSE INJECTION THERAPY FOR NEUROPATHIC PAIN
- Efficacy of 5% Dextrose Water Injection for Peripheral Entrapment Neuropathy: A Narrative Review
- Case Report: Successful Outcome for Refractory Diabetic Peripheral Neuropathy in Patients With Ultrasound-Guided Injection Treatment
相關文章
找不到疼痛原因?讓「神經內科 & 疼痛科醫師」為您精準評估
— 結合 CIPS 超音波技術、TAME 栓塞與再生醫學,啟動修復的最後一哩路 —
🔹取得專屬建議
- 加入官方 LINE|由團隊協助你初步評估 (ID: @twmedpro)
- 預約門診諮詢|針對頑固疼痛,提供客製化治療計畫
🔹療程內容快速導覽
- 神經修復:超音波神經解套 | 脊椎術後疼痛 | 偏頭痛/手腳麻
- 微創介入 (TAME):微動脈栓塞止痛 ( 關節炎 / 肌腱退化 )
- 再生醫學: 自體脂肪/骨髓細胞 | 羊膜基質 | 高濃度 PRP
🔹服務據點 (雙北交通樞紐)
- 三重總院 (近台北橋): 維德骨科診所 (集美街7號)
- 板橋分院 (近新埔站): 生生優動 (文化路一段142號)
- 泰山分院: 維德泰山診所 (明志路一段265號)
▶ 【點我前往完整資訊入口 ] [ 預約門診 ][ 加入 LINE 諮詢 ]